.
◾️ミックス(低侵襲心臓手術)の発展
.
心臓手術の進歩と世の中のニーズによって
ミックス手術(MICS手術)つまり小切開低侵襲手術(たとえばポートアクセス手術など)が注目を集めています。
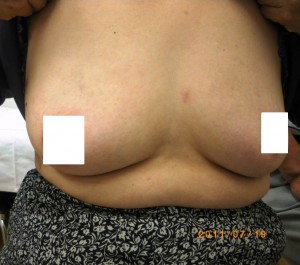
右図の左側は通常の僧帽弁形成術のときの創で、
右側はミックスによる同手術の創です。
.
◾️ミックスの利点
.
術後の回復が早く、創もきれいで
患者さんの肉体的精神的負担も軽くなる傾向があります。
胸骨を切らない右小開胸のミックス手術では
骨髄からの滲みだし出血(Oozing ウージングと呼びます)もないため無輸血手術がやりやすいという利点もあります。
そのため速やかな仕事復帰が望ましい20代から60代までの仕事年齢にある方がたや
美容に関心のつよい若い世代の女性はもちろん、
さまざまな年齢層に男女を問わずミックスは喜ばれています。
.
◾️ミックスの弱点は
しかしミックスでは、従来の胸骨正中切開つまり大きく前胸を切り開く手術と比べて
狭い術野で心臓の内部の修復をするため、
心臓を治すという観点からは不利ではないかとする意見もあります。
手術の質を落としていないかというわけです。
.
◾️私たちのスタンス
.
私たちのスタンスは「創がいくらきれいになっても手術の質は落としてはいけない」です。
それはすなわち「安全第一」にもつながります。
.
しかし狭い視野でやるよりは広々とした視野でやるほうが手術しやすいのは確かです。
そこで考えました。
狭い視野でも治すべき部位をきれいに出し(これを「術野を展開する」といいます)、
展開したところをきちんと修復するのは、経験豊かな術者ならできる、
またできる範囲内の病気をあつかう、それなら
.
.
◾️ミックスでの時間配分
.
そして心臓を安全に止める時間は、その患者さんの心臓や全身の状態によって予測ができますので、
たとえばミックスで通常の1.5倍かかると考えられ、
通常は60分程度の心停止でできる手術ならミックスでは90分でできる、
安全限界が150分と考えられるならこれはゆうゆうと成り立つ、といった具合です。
.
平素から無駄を省き、ポイントを押さえて比較的短時間に弁形成術や弁置換術を行うようにしている努力がここで生きるわけです。
たとえばこれまでの経験から僧帽弁形成術で典型的なものなら普段40-60分でできるため、
などの状況が生まれやすいわけです。
.
◾️ミックスの安全確保のためのもう一点
.
それからいざというときにいつでも安全確保できる体制や準備も大切です。
必要とあらば即座に胸骨正中切開に切り替えて十分な安全性を確保するようにしています。
現実にそうなったケースはほとんどありませんが、その安全と安心は大きいと考えています。
.
◾️熟練度も大切
.
たとえば弁形成がかろうじて行えるチームとか、
後尖の形成だけはやれますなどのチームではミックス(MICS)は危険であり、やるべきでないと言えましょう。
技術的にも時間的にも余裕がないからです。
上記の計算法で行っても、僧帽弁形成術を心停止時間で90分もかかるチームではその1.5倍かかれば2時間をゆうに超え、
そうしたレベルでは2倍以上もかかることがあるため3時間にも達します。
これは危険です。
やはりミックスは通常の弁形成や弁置換は目をつぶってでもできる、
ライブ手術の場でもゆうゆうとやれる、
そうした熟練チームで行うべきものです。
.
以上、ミックスでの僧帽弁形成術や同弁置換術あるいは大動脈弁形成術や同弁置換術など、あるいは弁膜症以外の
心臓手術がどのようにして安全に行えるかについて解説しました。
.
お問い合わせはこちらへどうぞ

患者さんからのお便りのページへ
.
.
参考ページのIndex:
とくにポートアクセス手術とは
ハートポートとは
その位置づけは
同法が前向きに安全な場合
LSH法とは?
かかる費用は?
ミックスと術後の痛み軽減について
社会復帰が早いわけは?
美容について
胸骨「下部」部分切開法とは
ビデオ ポートアクセス法による僧帽弁形成術
ビデオ 連合弁膜症のご高齢患者さんへのミックス法・3弁手術
僧帽弁
ミックスによる弁形成
同弁置換術
ポートアクセスによる弁形成術
ミックスによるメイズ手術
大動脈弁
ミックスによる弁置換
ポートアクセス法による弁置換術
ミックスによる弁形成術
同、デービッド手術
三尖弁
ミックス法による弁形成
患者さんやご家族からのお便り
お便り48: ミックスですみやかに社会復帰された患者さん
お便り54: ポートアクセス法で僧帽弁形成術を受けた若者患者さん
お便り59: 被災地支援へ!同法のオペを受けられた患者さん
お便り61: ミックスのデービッド手術のため三重県からお越し下さった患者さん
お便り62: 同、僧帽弁形成術と冠動脈バイパス手術を受けた患者さん
お便り63: ポートアクセスの複雑僧帽弁形成術を受けられた患者さん
お便り65: 同手術で元気になられた患者さん
お便り67: ミックスで右室二腔症の手術を受けられた患者さん
お便り68: ポートアクセス法の弁形成術を受けたバーロー症候群患者さん
お便り70: 自己心膜で大動脈弁形成術(再建術)をミックス法で受けた患者さん
お便り71: 同法で大動脈二尖弁形成を受けた15歳の患者さん
お便り72: 二弁置換とメイズ手術を同法で受けた患者さん
お便り73: リウマチ性連合弁膜症と心房細動を同法手術で克服
お便り74: ポートアクセス法で僧帽弁形成術とメイズ手術を受けた患者さん
お便り78: ベントール手術をミックスで受けられた患者さん
執筆:米田 正始
福田総合病院心臓センター長
医学博士 心臓血管外科専門医 心臓血管外科指導医
元・京都大学医学部教授
----------------------------------------------------------------------
当サイトはリンクフリーです。ご自由にお張り下さい。