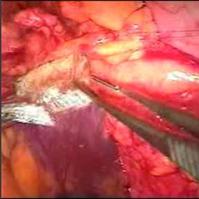
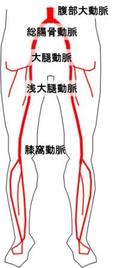
腋窩動脈大腿動脈バイパス(Axillofemoral Bypass)は文字どおりこの2つの動脈をバイパスでつなぎ、下記のような状況で下肢虚血に威力を発揮します。
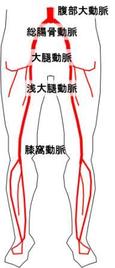
たとえば下肢虚血で腹部 大動脈などが閉塞しているとき。ルーリッシュ症候群なども含まれます。
とくに腹部を開けて手術するのに何らかの問題があるときなどにも役立ちます。すでに何度も開腹手術を受けた患者さんで、しかも高齢や全身状態が悪いときなど。
あるいは腹部大動脈が原因の下肢虚血にステントグラフトが使えないとき。大動脈にすでに入っている人工血管が感染して治らないとき。その他の状況です。先天性心疾患で大動脈縮窄症などのため下半身が虚血になるときなどもそうです。
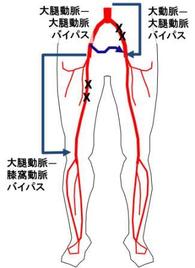
左図のように腋窩動脈と大腿動脈をバイパスでつなぎ、そのための人工血管は体の表面近く、脂肪の奥を走行させるた め、胸もお腹も開ける必要がないのがこの術式の特徴です。
つまり体への侵襲(負担)が軽いのです。そのおかげで高齢者や重症の患者さんにも使えるのです。
手術は全身麻酔で行いますが、そのあと、まもなく食事や運動ができます。
ただしこの手術は、大腿動脈よりも先(つまり足側)の動脈に別の狭窄や閉塞があれば効果は減ります。それらに対しては必要に応じて別のバイパス手術やカテーテルによるPTA(血管形成)を併用します。右上図ではFFバイパス(大腿動脈大腿動脈バイパス)が併用されています。
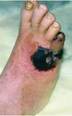
さてASO閉塞性動脈硬化症が高度な患者さんの場合は足へ向かうにつれて動脈が細く悪くなるという、先細り状態の方が少なくありません。
こうなるとせっかくの腋窩動脈大腿動脈バイパスや追加した大腿膝窩動脈Femoropopliteal bypassも十分には効かない恐れがあります。お先真っ暗状態のためカテーテルPTA治療も効きません。
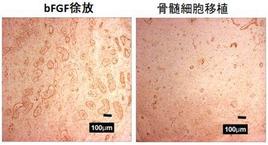
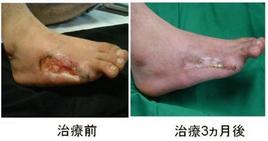
こうした場合に下肢にあら たな動脈を創る血管新生治療が役立ちます。再生医療、英語でtissue engineeringとか regenerative medicineなどと呼ばれる方法で患者さんの下肢を守ることがある程度以上できます。
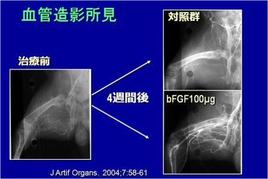
かつて私が勤務しておりました京大病院では臨床試験としてこの血管新生治療で複数の患者さんを治療させていただきました。bFGFという自然で良く効くホルモンを下肢の中でじっくりと効かせることで副作用なく、効果の高い治療法です。ただ今新たな施設で治療が行えるよう準備中です。くわしくはこちらへどうぞ。
心臓手術のお問い合わせはこちらへ

患者さんからのお便りのページへ
執筆:米田 正始
福田総合病院心臓センター長
医学博士 心臓血管外科専門医 心臓血管外科指導医
元・京都大学医学部教授
----------------------------------------------------------------------
当サイトはリンクフリーです。ご自由にお張り下さい。