急性大動脈解離はとつぜん、それもいのちにかかわる状態となる病気です。上行大動脈がやられるA型とやられないB型があり、A型では超緊急手術が患者さんを救います。心タンポナーデつまり血液が心臓の周りに貯まって圧迫したり、この方のように大動脈弁閉鎖不全症を合併すると一層急ぎます。
その病院の足腰の強さや基本姿勢が問われる病気ともいえます。
ハートセンターはまさにこうした病気の患者さんを救うために存在しているような病院で、社会にお役に立てればと念じています。
患者さんは79歳女性で、高血圧と高脂血症で近くの医院に通院しておられました。
とつぜんの胸痛で、当院へ搬送されて来ました。いそいで診断確定し、ただちに手術となりました。
手術室の準備ができ次第、患者さんを搬送し全身麻酔を導入しました。
血行動態は頻脈でプレショック状態でしたので、解離のためタンポナーデが発生しているものと考え、急遽オペ開始しました。
この時点でアニソコリア(左右の瞳孔サイズが違うこと)があり強い脳虚血の懸念がありました。早く手術しないと脳死になる恐れが迫っています。
急いで心膜を切開しますと暗赤色の血液が噴出しタンポナーデ状態であることが確認されました。
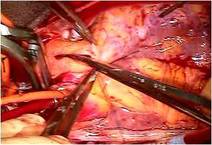
左写真でソーセージのように赤く見えているのが上行大動脈です。
突然高血圧になって大動脈が破裂しないよう、血圧が徐々に上がるよう血液とクロット(血の塊り)を心のうからゆっくり吸引し血行動態は安定しました。
写真上右は上行大動脈の解離を、写真左は解離した上行大動脈―近位弓部大動脈の外観を示します。
左大腿動脈送血、上下大静脈脱血管にて体外循環を開始しました。
全身を約20℃まで冷却しつつ、頭部は氷嚢で追加冷却し、かつバルビタール等で脳保護に努めました。
体温が20℃になったところで循環停止し、上行大動脈を横切開しました。
最近は28℃程度でより迅速に自然に治すことが増えましたが、この患者さんのように脳保護が大切なときには有用な方法かも知れません。
解離腔には暗赤色のクロットが見られ、これを摘除しました。
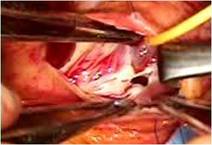
内膜は上行大動脈遠位部の内側(主肺動脈側)に亀裂があり、これがエントリーと考えました(写真上左、ハサミの先端やや左側の部位が亀裂です)。
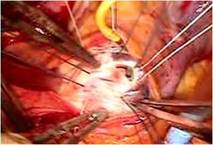
上行大動脈を切除し近位弓部大動脈を露出したところで、GRFグルーをもちいて、近位弓部大動脈の断端を補強しました(写真右)。
ヘマシールド人工血管1分枝付き26mmを近位弓部大動脈に縫合しました(写真左)。
現在はさらに高性能の人工血管で一段と出血が減っています。
十分なエア抜きののち、24分で体外循 環を再開し、復温に入りました(写真下右)。
縫合部の止血を確認・補強後、上行大動脈基部をトリミングし、
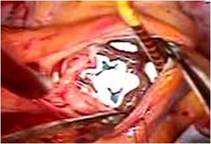
GRFグルーで内膜と外膜を固定しました(写真左)。
さらに 3つの交連部を内外のフェルト付き糸でリベットを打つように固定し、
再解離しにくく、またARの発生を抑えるようにしました(写真右)。
上記人工血管の反対側を大動脈基部と縫合しました。
110分で大動脈遮断を解除しました。入念な止血とエア抜きののち、体外循環を離脱しました。
写真左は近位弓部大動脈人工血管置換術後の外観を示します。
経食エコーにてA弁と左室の機能良好を確認しました。
入念な止血ののち手術を完了しました。
麻酔導入のころに見られた瞳孔不同は体外循環再開後は正常化し安定しました。
術後経過はまずまず順調で、出血も治まり、術翌日朝に抜管いたしました。
神経学的にも明からな異常はありません。
術後経過は良好で、年齢とリハビリをじっくり行い、手術後3週間で元気に退院されました。
その1年半後、息切れのため米田の外来へこられ、右冠動脈の狭窄が判明、カテーテルによるPCI治療で軽快しました。
大動脈の術後4年が経ちますが、お元気にしておられます。かつての緊急手術の甲斐があったと喜んでいます。もはや急性大動脈解離でいのちを落としてはもったいないと思います。
大動脈解離の手術のページへもどる
大動脈弁形成術のページへ
心臓手術のお問い合わせは こちらへ

患者さんからのお便りのページへ
執筆:米田 正始
福田総合病院心臓センター長
医学博士 心臓血管外科専門医 心臓血管外科指導医
元・京都大学医学部教授
----------------------------------------------------------------------
当サイトはリンクフリーです。ご自由にお張り下さい。