Aさんは40代の女性で、大動脈弁閉鎖不全症と上行大動脈瘤のため来院され ました。近所に米田正始の心臓手術を受けた知人がおられ、その創があまりにきれいだったので、自分もそのようにしてほしいと相談して来られました。
ました。近所に米田正始の心臓手術を受けた知人がおられ、その創があまりにきれいだったので、自分もそのようにしてほしいと相談して来られました。
.
診察と検査の結果、頸動脈の状態から大動脈炎症候群の疑いが上記の診断に加わりました。検査上、炎症はごく軽度であったためまず手術を先行させることになりました。
.
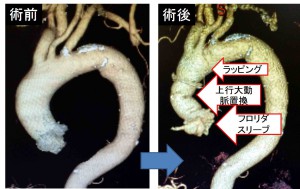
手術では大動脈炎症候群の所見が著明で、上行大動脈の壁が内膜でうんと肥厚し、周囲組織にまで炎症(刺激状態)がおよんでいました。
.
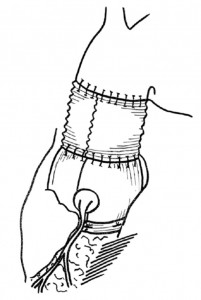
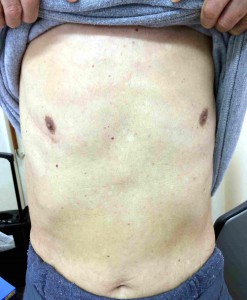
上行大動脈を周囲の組織からはがし、切除しました。これを人工血管で置き換えました。大動脈弁はもしもの炎症再燃時にも人工弁がはずれないような工夫をしてから生体弁を縫い付けました。手術は簡単ではなかったのですが、再手術のノウハウで問題なく完了しました。これらを小さい創で行いました。
.
術後経過は順調でまもなくお元気に退院されました。膠原病内科の専門家がおられる大学病院へご紹介し、現在は大動脈炎症候群のコントロールに力を入れて頂いています。
.
その後私の外来にも定期健診に来ておられますが、創の長さを測ったら長さ58mmで感心しましたとのことでした。喜んで戴いて何よりです。早く大動脈炎を鎮めて安定させましょう。それからのびのびとやって頂けるでしょう。
.
お問い合わせはこちらへどうぞ

患者さんからのお便りのページへ
弁膜症 の扉のページへもどる
大動脈疾患 扉ページへもどる
.
執筆:米田 正始
福田総合病院心臓センター長
医学博士 心臓血管外科専門医 心臓血管外科指導医
元・京都大学医学部教授
----------------------------------------------------------------------
当サイトはリンクフリーです。ご自由にお張り下さい。