.
◾️HOCM肥大型閉塞性心筋症のミックス手術とは
.
傷跡が目立たない ミックス手術つまり小切開手術は手術後の痛みを軽減し、心臓リハビリを促すことで肺炎その他の合併症を減らし、患者さんの仕事や楽しい生活を早期に取り戻すのに役立ちます。
.
私たちのチームではこのミックス手術は僧帽弁膜症やASD心房中隔欠損症だけでなくさまざまな病気の患者さんに活用しています。
より多くの患者さんたちに、手術の恩恵が届くようにという考えからです。
HOCM(肥厚性閉塞性心筋症)あるいはIHSS(特発性肥厚性大動脈弁下狭窄症)の手術(モロー手術と呼びます)のときにも活躍するのです。
.
◾️HOCMへのミックス手術、これまでの動き
.
最近までミックス法の頂点ともいえるポートアクセス法つまり右小開胸で胸骨をまったく切らない方法までは使わず、それより少し穏やかな胸骨下部部分切開法をもちいたミックスを使って成果をあげて来ました。
 これなら胸骨は手術後も安定が良く、痛みも減りますし、創も低い位置にとどまり、夏服などでもあまり見えません。
これなら胸骨は手術後も安定が良く、痛みも減りますし、創も低い位置にとどまり、夏服などでもあまり見えません。
上記のように合併症を減らし、安全性を高めるのにも役立ちます。
.
HOCMに対するモロー手術では、ときに僧帽弁形成術などを併用することもあります。僧帽弁そのものが壊れている場合などですね。このような場合にも上記の胸骨下部部分切開によるミックス法は対応できます。これは役に立ちます。
通常こうした複雑な心臓手術にはミックスは不向きという意見もあります。それは経験とたゆまぬ研究で支えられたノウハウがあってのことです。私たちの方法では大動脈弁越しに左室心尖部まで見えるためさまざまなタイプのHOCMに対応できるのです。
.
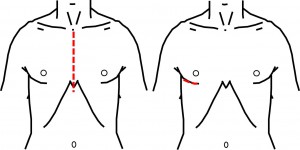 ◾️HOCMへのミックス、新しい動き
◾️HOCMへのミックス、新しい動き
.
さらにこれを改良し、ポートアクセスつまり胸骨を切らずに傷跡が一層目立たないHOCM手術を進めています。右図の右側のように。
僧帽弁を一部切り開いて左室に入ります。異常心筋を切除したあと僧帽弁形成術で僧帽弁を元通りに治すわけです。
良い方法と思ったのですが、僧帽弁を一度切ってまた元通りに戻す際に弁尖が小さくなり、やむなくパッチを使う必要があるとう報告がありました。パッチは年々劣化するため長期的には問題あり、これでは低侵襲とは言えないと指摘されています。
.
そのため、傷跡は通常の正中切開とあまり変わらないものの、術後の痛みが軽く、退院後まもなく仕事復帰やクルマ運転復帰ができる「もうひとつのミックス」を私たちは使っています。美容目的ではなく、安全と早い仕事復帰が目的の方には良い選択肢と考えています。傷跡が小さいだけがミックスの全てではない、要は個々の患者さんが一番得する方法は何か、ということです。
.
先天性心疾患のトップページにもどる
心筋症・心不全のトップページにもどる
弁膜症のトップページにもどる
お問い合わせはこちらへ

患者さんからのお便りのページへ
執筆:米田 正始
福田総合病院心臓センター長
医学博士 心臓血管外科専門医 心臓血管外科指導医
元・京都大学医学部教授
----------------------------------------------------------------------
当サイトはリンクフリーです。ご自由にお張り下さい。



