昨日9月19日(土曜日)には第6回患者さんの会に多数お集まり戴き、ありがとうございまし た。懐かしいお顔を拝見し、元気と勇気を頂きました。
シルバーウィークの一日目、それも晴天の行楽日よりにもかかわらず、50数名の方々にお越し戴き、会場は賑やかな雰囲気に包まれました。新型インフルエンザが流行するというタイミングになってしまいましたので、名古屋ハートセンターからサージカルマスクを配布させて頂きましたが、風邪症状の方がおられなかったのは幸いでした。
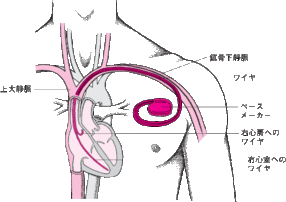
今回は心臓手術がらみの不整脈やペースメーカーのお話をさせて頂きました。多数の前向きのご質問やご意見を戴き、役立つ内容でしたと多数の患者さんから喜んでいただきました。
 またこの時節ですので、新型インフルエンザの予防法と発症した場合の対策、とくに重症化を防ぐ方法をお話させて頂きました。心臓手術を受けられた患者さんの全員がこの秋冬を安全に過ごして頂ければと念じて、コツをご紹介しました。
またこの時節ですので、新型インフルエンザの予防法と発症した場合の対策、とくに重症化を防ぐ方法をお話させて頂きました。心臓手術を受けられた患者さんの全員がこの秋冬を安全に過ごして頂ければと念じて、コツをご紹介しました。
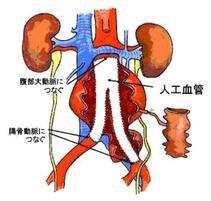
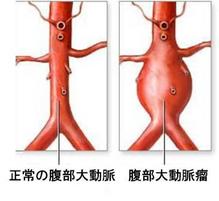
さらにタイ国で始めました心臓の再生医療と心臓手術の成果をご紹介し、京大病院でもこれまで私が指導してきた下肢の再生医療(bFGFをもちいた血管新生)が評価され、探索医療センターの正式プロジェクトとして採用されたことなどもご報告いたしました。
定期的に患者さんにメールで情報をお送りするメールマガジンをご紹介しました。このホームページの右段中ほどをご覧ください。
今回もジーンとくる体験談やお話を数名の患者さんたちがご披露下さり、他の患者さんから役に立った、元気が出たという声をお聞きするとともに、私自身も医師冥利に尽きる喜びを感じました。
 いつもお世話戴く世話人の松岡さん、全さん、中村さんはじめ、ご協力下さった皆さまに心から御礼申し上げます。松岡さんはホテルとの交渉はじめさまざまなご支援を下さり、全さんは手作りの美味なケーキを出して下さいました。
いつもお世話戴く世話人の松岡さん、全さん、中村さんはじめ、ご協力下さった皆さまに心から御礼申し上げます。松岡さんはホテルとの交渉はじめさまざまなご支援を下さり、全さんは手作りの美味なケーキを出して下さいました。
なお個々の患者さん全員とはお話はできなかったため、もしご質問やご相談がおありの場合は、遠慮なくオフィスかこのホームページにご連絡下さい。
次回はインフルエンザが一段落すると予想される来年2010年3月に、おそらく同じ会場(祇園ホテル)にて開催して戴くことになりました。詳細が決まればまたご案内させて頂きます。トピックスとしてメタボ対策、食べても痩せられる新しい方法(低炭水化物ダイエット)をご紹介する予定です。
それでは来年3月にまたお元気なお姿を拝見できるのを楽しみにしております。なお何か御心配などがありましたらいつでも米田心臓外科オフィスか名古屋ハートセンターへご連絡頂ければ幸いです。
2009年9月20日
米田正始 拝
心臓手術のお問い合わせはこちらへ
執筆:米田 正始
福田総合病院心臓センター長
医学博士 心臓血管外科専門医 心臓血管外科指導医
元・京都大学医学部教授
----------------------------------------------------------------------
当サイトはリンクフリーです。ご自由にお張り下さい。