大動脈二尖弁は先天性心疾患であるためこどもの時期から弁膜症で苦しむ患者さんは少なくありません。
患者さんは15歳の高校生で、弁の逆流が強くなり、これまで元気に活動しておられたのが最近心不全の症状が出てきたため相談をお受けしました。
九州の地元では患者さんのニーズにあった手術ができないということで遠方からお越し下さいました。
このままで行けば近い将来、人工弁による弁置換になることが確実となったため、弁形成か自己心膜での弁再建を考えるようになりました。
さすがに私たちはこうした弁膜症の治療にちからを入れて来たため、選択肢もいつくかあり、ご本人・ご家族と時間をかけて検討しました。
その結果、これからの学校生活や将来の妊娠出産などを考慮し、極力弁形成で行こう、それならまだ弁があまり壊れていないうちが良いということで、ガイドラインでもすでに手術推薦のレベルにあることもあって、この時期に弁形成を行うことになりました。
手術で弁はやや硬く短縮もしていましたが、弁形成で細かい調整を行い、きれいなかみ合わせを取り戻すことができ、逆流は消失しました。大動脈二尖弁の場合、上行大動脈が弱いためこれを補強し、将来のカテーテル弁(TAVI)にも対応できるような工夫を合わせ行いました。そうすれば将来の再手術をかなり先延ばしにできるからです。
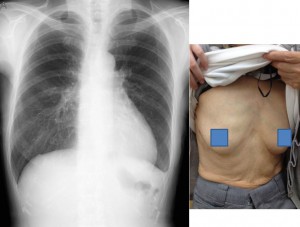
ミックス法で創もかなり小さく、夏服でもほとんど見えないレベルに抑えることができました。
術後経過は良好でまもなく元気に退院されました。
外来で笑顔を見せていただき、本当によく決断し、健康を勝ち取って下さったと、頭が下がります。15歳でもこれだけの熟考と決断をしてくれたことに感動を覚えます。またそれを落ち着いてご支援くださったご両親さまにも頭が下がります。
以下のお手紙はその患者さんのお母様からの感謝状です。
*************お便り**************
この度は、米田先生はじめ、深谷先生、北村先生、看護師の皆様方には大変お世話になりました。
お陰さまで、現在、娘は弁形成の手術が成功したことにより、体調もよく元気に高校に通学しています。
2012年1月31日、当時15歳だった娘は発熱のため近所の循環器内科クリニックで受診をしました。心臓に聴診器を当てていた医師から、「心疾患の際に生じる雑音がします。」との 指摘を受け、その場でレントゲン、心エコー等複数の検査を受けました。
「大動脈弁閉鎖不全症・先天性の大動脈二尖弁」との告知を受け、「将来的には手術が必要になるでしょう。」と言われました。
今まで、学校の行事である体育祭やマラソン大会にも参加して、何の問題もなく日常生活を送ってきましたので、本人、親共々、衝撃を受け今後どうするべきか不安になりました。
「親として、娘に何をしてあげられるのか?」と自分の心に問いかけた時に、「先進医療機関で名医に診てもらいたい。」という答えが返ってきました。
二尖弁の治療方法や、受け入れてくれる病院をインターネットで検索していくうちに、「名古屋ハートセンター」という心臓の専門病院があることが分かりました。
こちらの病院では、一般の病院ではあまり行っていない手術や治療を受けることができ、ゴットハンドを持つ心臓血管外科医、米田先生に診てもらえる可能性がある、ということも分かりました。
早速メールで米田先生に娘のことを相談させて頂いたところ、今後の治療方法や注意するべき点などの回答を頂き、「よろしければ私の外来にお越しください。」とのお返事を頂いた時には、主人と二人で大喜びしました。
初診の予定を3月30日に入れてもらい、大分県から親子3人で名古屋に向かいました。検査終了後、米田先生よりお話がありました。
現在の大動脈弁の状態は、血液のかなりの量が心臓へ逆流の形で戻ってきており、既に4段階中の3段階まで進行していること。娘が将来、妊娠・出産ができるように弁形成手術が望ましく、今であれば弁形成手術が可能であること等を、懇切丁寧に説明してくださいました。
その時点で私共は、この先生なら信頼できる、安心してお願いすることができると確信しました。
6月14日に2度目の検査を受け、手術日は高校が夏休みに入った8月2日に行うことになりました。創のことも考慮してくださり、MICS手術で執刀してもらいました。
手術後の回復も順調で、術後僅か11日で退院することができました。
入院前も退院後も、不安なことや分からないことがあれば米田先生にメールで相談させて頂いていますが、時間を空けずに返事が返ってくることに驚いています。
ご多忙の上、毎日全国の患者さんや医療関係の方から膨大な数のメールが届くと思うのですが、先生の睡眠時間は足りているのだろうかと、こちらが心配になるくらいです。
私共の、内容不足の質問にも決して否定することなく、素人にも分かり易く親身になって答えてくださいます。
この<否定されない>ということが患者側にとって、どれほど精神的に安定することができ、救われていることか…本当にありがとうございます。
娘が心疾患を持って生まれてきたことは不運でしたが、すぐれた技術とすぐれた人格をお持ちの米田先生に出会えたことは幸運でした。
今後とも宜しくお願い致します。
****
**********************
その後、心臓手術から5ヶ月ちかく経って、年末にまたメールを頂きました。
お元気で楽しく暮らしておられるご様子、何よりと思いました。
*******その後のお便り********
米田 正始 様
暮れもおしせまり今年も残りわずかとなってしまいましたが、米田先生には大変お世話になりました。
お陰さまで娘の体調も良好で、今日は元気に大掃除のお手伝いをしていました。
大学生の息子も帰省して、家族揃って笑顔で新しい年を迎える準備が出来ること、本当に感謝しております。
来年もどうぞよろしくお願い致します。
****
患者さんからのお便りのトップページにもどる
心臓手術のお問い合わせはこちらへ
執筆:米田 正始
福田総合病院心臓センター長
医学博士 心臓血管外科専門医 心臓血管外科指導医
元・京都大学医学部教授
----------------------------------------------------------------------
当サイトはリンクフリーです。ご自由にお張り下さい。