最終更新日 2019年5月26日
.
◾️肺動脈弁狭窄症とは
.
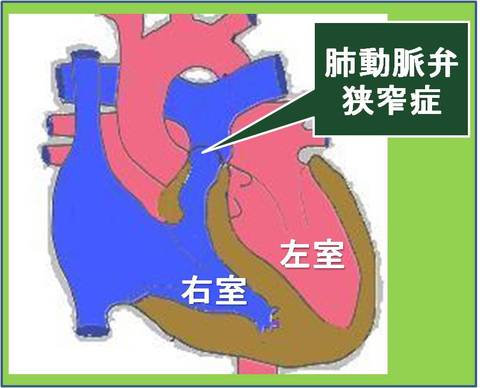 肺動脈弁が狭くなる病気で、狭くなった部位の位置から弁性狭窄、弁上狭窄、弁下狭窄の3つがあります。
肺動脈弁が狭くなる病気で、狭くなった部位の位置から弁性狭窄、弁上狭窄、弁下狭窄の3つがあります。
弁上狭窄や弁下狭窄は他の心臓病と合併することが多いです。
.
肺動脈弁狭窄症が高度では突然死の危険性もあるため早期に治療が必要ですが、中等度以下では症状も軽く、幼児期以降に治療することが多いです。
中に成人になってから治療を受けるケースがあります。
.
◾️肺動脈弁狭窄症の治療は
.
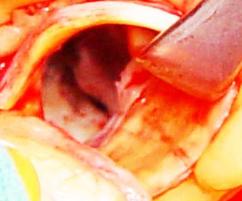
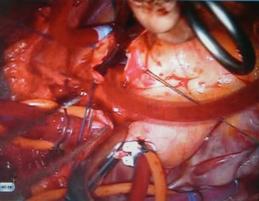
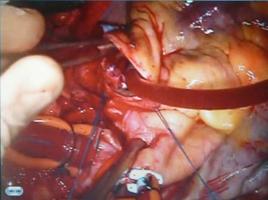
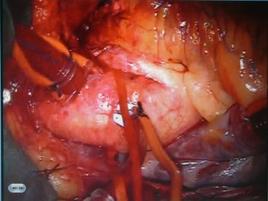
肺動脈弁狭窄症の治療はバルーンを用いた肺動脈弁裂開術が行われ、それが奏功しない場合に外科手術が行われます。
手術では体外循環下に弁を切開して開きやすくする弁形成術をできるだけ行うようにしています。
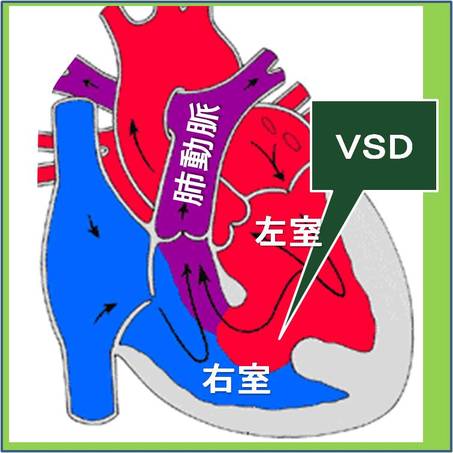
右図の一番下にある弁が肺動脈弁です。
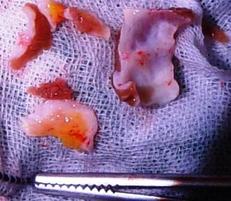
肺動脈弁狭窄症に対しては弁の交連部つまりヒンジの部分を広げて開きやすくしたり余分な組織を削って動きやすくなるなどします。また弁サイズが小さすぎるときには弁輪(弁の付け根)を切開してサイズアップし、心膜やゴアテックスその他の素材で一弁尖をつくりそれをもとの弁尖と協力させる形でより大きな弁口を得られるようにすることもあります。
.
◾️肺動脈弁の破壊が高度な時は
.
弁の破壊が高度なときは人工弁を考慮します。
肺動脈弁狭窄症では多くの場合、人工弁は不要ですが、弁があまりに悪い状態のときなどには人工弁を考慮し、その場合、なるべく自然で安全な生体弁を考えます。生体弁をもちいる場合にはサイズが大きく柔軟性に富むステントレス弁を考慮します。
若い患者さんが多いため、できるだけ目立たない小さい傷跡(穏やかなミックス)で手術するようにしています。
.
将来の再手術ではカテーテル人工弁(TAVI)が活躍するでしょう。下肢の付け根の静脈などから折りたたんだ生体弁をカテーテルの先端に載せて心臓まで運び、壊れた弁の中でその生体弁をポンと広げて固定します。それによって弁が新しくなるわけです。ここで再手術を回避できる可能性がでてきます。
.
このように肺動脈弁狭窄症(PS)の治療は進歩を続けており、それによって患者さんが元気に楽しく暮らせる可能性がさらに高まったと言えましょう。
.
心臓手術のお問い合わせはこちらへどうぞ

患者さんからのお便りのページへ
8) 左室緻密 化障害 へ進む
6. 先天性心 疾患 の扉ページへもどる
.
執筆:米田 正始
福田総合病院心臓センター長
医学博士 心臓血管外科専門医 心臓血管外科指導医
元・京都大学医学部教授
----------------------------------------------------------------------
当サイトはリンクフリーです。ご自由にお張り下さい。