患者さんは 52歳女性で、
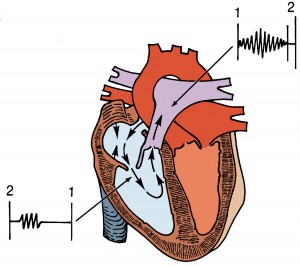
エプシュタイン病、三尖弁閉鎖不全症 TR、心房中隔欠損症ASD、心不全、発作性心房細動 PAF)のためチアノーゼとクラス4度の強い心不全があり、ハートセンターへ来院されました。
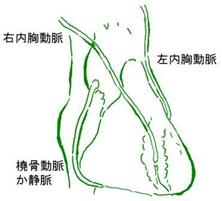
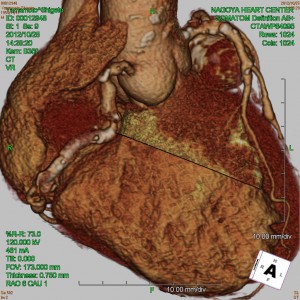
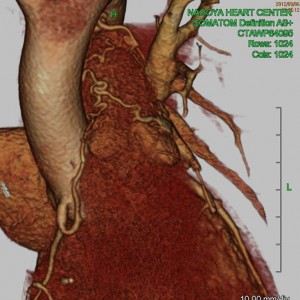
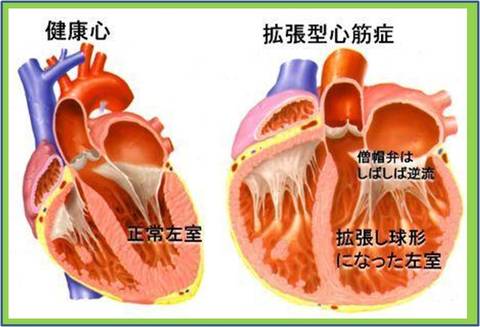
術前は三尖弁が無いのと同じ状態で右室と右房が一体化し、肝臓がうっ血し肝機能不全を起こし始めていました。
また左室が極度に小さく巨大右室と対照的な状態でした。
幸い肺高血圧はありませんでした。
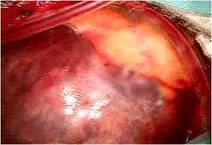
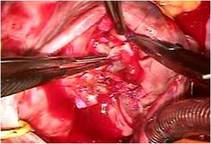
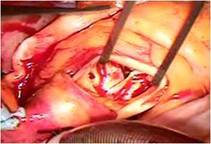
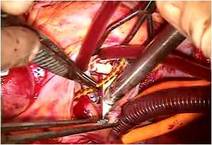
(写真左)、
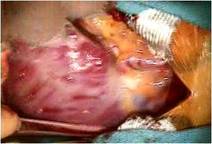
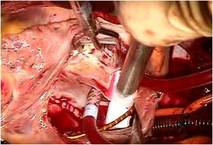
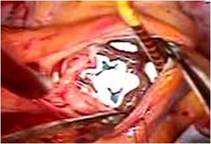
右心室は高度に拡張し、
とくにエプシュタイン病に特異的な下壁部は瘤状に拡張していました(写真右)。
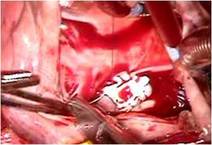
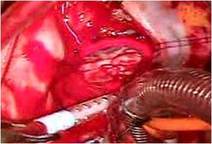
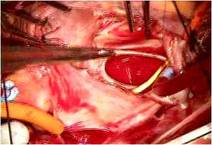
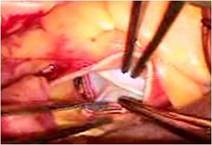
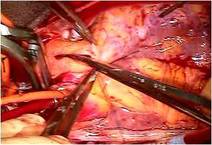
まずASDをゴアテックスパッチにて閉鎖しました
(写真左)。
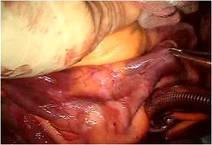
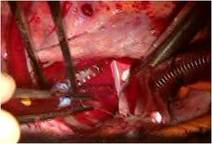
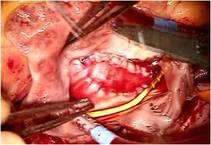
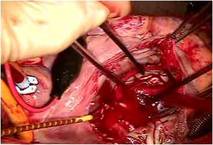
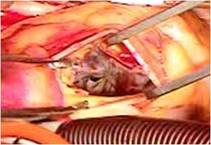
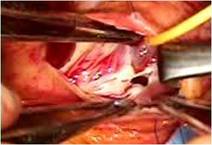
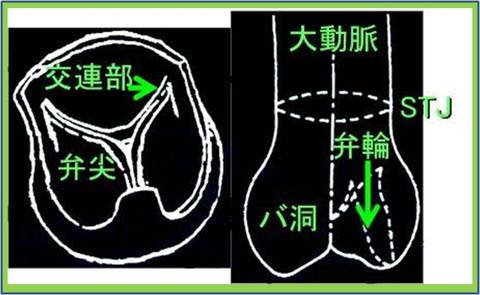
三尖弁は典型的なエプシュタイン病のそれで、
弁輪が右室側に4cmあまり移動し、弁輪拡張著明で前尖と後尖はかなり大きく、
中隔尖は左1/3のみ作動し残りは右室中隔壁に張り付き固定した形で機能を失っていました(写真上右)。
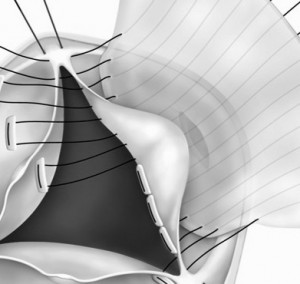
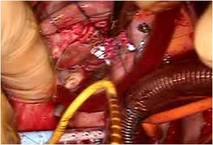 そこで後尖を右室付着部から切断し、さらに前尖の後尖側半分まで切断を進めました。
そこで後尖を右室付着部から切断し、さらに前尖の後尖側半分まで切断を進めました。
中隔尖の固定部は切断さえできない、弁が廃絶した形でしたので触らず、まだ機能を残す左1/3を残りの中隔尖から切り離しました。
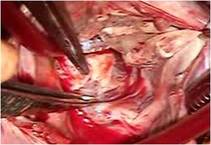
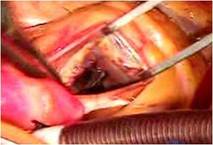
ここで右室の心尖部近くまでを観察し、異常に拡張・ひ薄化した右室瘤とでもいうべき部分を内側から縫縮しました(写真左)。
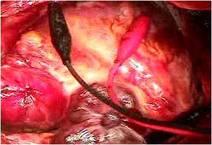
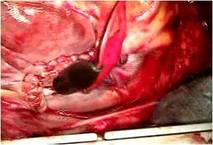
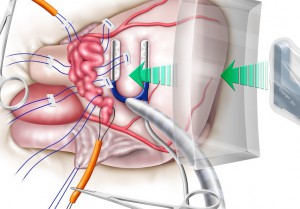
Cone状になった三尖弁を本来の三尖弁輪に縫着しました
(写真左、だいぶ弁らしくなりました)。
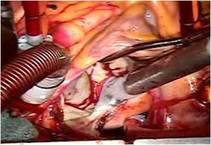
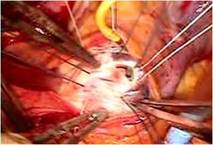
刺激伝導系を温存し房室ブロックを予防しました。硬性リングで三尖弁輪形成を行いました(写真上)。
冷凍凝固を用いた右房メイズ手術を行い、
さらに峡部を冷凍凝固アブレーションし(写真左)、
AFなどの発生をできるだけ予防するようにしました。右房を縫縮閉鎖し体外循環を離脱しました。
心臓はポンプ前と比べて格段に縮小しました(写真上右)。
離脱当初は右室不全所見がありました。
この患者さんでは左室が機能良好ながらその直径が30mm以下とかなり小さいこと、エプシュタイン病に特有の右室から右室機能は低下していることなどから、右室は右室形成と三尖弁形成、左室は頻脈気味にして一回拍出量の不足を数で補うようにし、さらにカテコラミン類を追加することで安定しました。
血行動態・全身状態とも次第に安定し術後2日目に一般病室へ退室されました。
術後はチアノーゼ消失し、二階まで登るレベルに運動能は改善し、2週間で退院後、さらに心臓リハビリに精を出しておられます。
週術前にはほとんど存在しなかった三尖弁は機能するまでに改善しましたがなお多少の逆流があり薬で治療しています。
50歳代のエプシュタイン病の手術は相対禁忌という意見もあり、慎重に治療すべきですが、
座して死を待つ(心不全や肝不全などが迫っていました)よりも、勝ち目のある手術を最も良い状態で行うのも意義あることと考えています。
心臓手術のお問い合わせはこちらへどうぞ

患者さんからのお便りのページへ
4) エプシュタイン病 へもどる
執筆:米田 正始
福田総合病院心臓センター長
医学博士 心臓血管外科専門医 心臓血管外科指導医
元・京都大学医学部教授
----------------------------------------------------------------------
当サイトはリンクフリーです。ご自由にお張り下さい。