最終更新日 2020年3月5日
.
A: 心臓手術の対象となる代表的な病気として挙げられるのは「虚血性心疾患」「弁膜症」「心不全」「大動脈瘤」 「先天性」の5つ です。
心不全のなかに心筋症も含まれます。
◾️「虚血性心疾患」
.
を対象とする冠動脈バイパス手術では、人工心肺を使わないオフポンプバイパス手術が中心。
用いるグラフトの選択が肝心です。
.
動脈グラフトはうまく使えば大変有効ですが、なんでも動脈グラフトにすると時に無駄遣いが生じ、将来新 たな病変が起こって万一の再手術のときに使える動脈がないということも起こります。
やはりその患者さんの状態に応じたキメ細かい対応が大切でしょう。
.
◾️「弁膜症」で
.
心臓手術が必要といわれた場合、僧帽弁閉鎖不全症では、熟練チームならほとんどのケースで弁形成手術が可能です。
大動脈弁閉鎖不全症でも弁形成できることが増えました。とくに二尖弁では一流病院では弁形成が主体です。
.
弁形成手術が難しい場合、60~65歳以上の方や、若くても妊娠出産や激しいスポーツを希 望される方にはブタやウシで作った生体弁による弁置換手術という選択もありワーファリンが回避できます。
そのためにも心房細動を極力治すようにします。
.
大動脈弁狭窄症も手術か、カテーテルによるTAVIという治療で治せる病気です。
大動脈基部拡張などでは、デービッド手術が、とくに高齢者などのばあいはステントレス弁などが活躍する事例もあります。
.
わたしたちは弁膜症にミックス手術(MICS手術、小切開低侵襲手術)あるいはポートアクセス法という創の小さい、体にやさしい方法を、安全性を確保しつつ積極的に使っています。
術後の苦痛を減らし、社会復帰を早め、美容上のメリットというおまけがついてきます。
.
◾️「心不全や心筋症」で、
.
薬物療法よりも明らかに有効 と考えられる場合には原因治療(たとえば虚血にはバイパス手術など)および左室そのものには左室形成手術を行います。
この手術には、バチスタ手術、ドール手術、セーブ手術、オーバーラップ手術などがあります。これらが安定してできる病院は少ないです。私たちはそれらに加えて、より低侵襲な心尖部凍結型左室形成術で成果を上げています。
適宜、両室ペーシング(略称CRT)や僧帽弁輪形成術や乳頭筋吊り上げ術を併用します。
.
重症では普通の心臓手術よりもリスクが高まるため、その利点と弱点を慎重に見極めることが大切です。
また患者さんの安全性を最大限に高めるため、ポイントを絞ったコンパクトな手術操作をこころがけています。
これにより、かつては超ハイリスクと言われた患者さんでも高い成功率を上げることができるようになりました。
また閉塞性肥大型心筋症(略称HOCM)、心室中部閉塞性肥大型心筋症、心尖部肥大型心筋症もそれぞれ術式が進歩し、安定した成績が出せるようになりました。
.
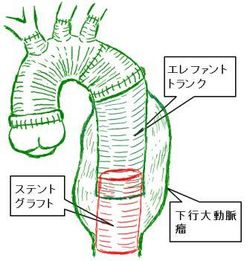 ◾️「大動脈瘤」のうち、
◾️「大動脈瘤」のうち、
.
上行大動脈瘤や弓部大動脈瘤の 治療成績は心臓外科手術(弓部大動脈全置換術など)のほうが良いのですが、
より広範囲の場合には、内科や血管外科の先生方 と協力して、カテーテルで行うステントグラフト(EVAR)との 使い分けや併用を行います。
.
大動脈基部再建手術ではデービット手術などの自己弁温存術式や、
年齢によっては、生体弁によるインクルージョン法(ミニルート法)や生体弁または機械弁ベントール(ベンタール)手術が長期的に有利というケースも少なくありません。
.
 ◾️「成人先天性心疾患」には
◾️「成人先天性心疾患」には
.
さまざまな病気があります。
心房中隔欠損症、心室中隔欠損症、動脈管開存症、右室二腔症、<エプシュタイン病、<修正大血管転位症、肺動脈弁狭窄症、左室緻密化障害、
あるいは先天性僧帽弁閉鎖不全症、大動脈弁二尖弁のための大動脈弁狭窄症や大動脈弁閉鎖不全症、大動脈弁下狭窄症IHSSなどさまざまな病気があります。
これらの多くは心臓手術で治せるか、改善が図れます。
.
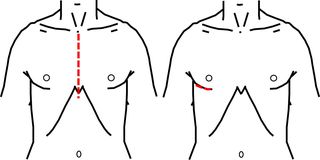
比較的若い患者さんが多いことを配慮し、私たちはMICS法(ミックス手術)やポートアクセスで小さい創で、術後の苦痛や心の傷を減らし、早い社会復帰を図るようにしています。
(図の左側が従来の手術法での手術創、右側がミックス法のときの創です)
.
以上、心臓手術の対象となる主な病気群5つを解説いたしました。
.
◆ 患者さんの想い出:
Aさんと初めてお会いしたのはトロントの病院で私が当直していたときのことです。心筋梗塞を患われ、心臓の中に穴が開いた状態(心室中隔穿孔、VSP)でした。ただ70代と当時としてはややご高齢で、それ以上に全身の状態が悪く、とっておきのVSP用の心臓手術(エクスクルージョン法、いわゆるDavid-Komeda法と呼ばれる手術)でも体が耐えられなければ生きられないため私も迷いがありました。
心臓手術が成功するためには手術操作をきちんと行うだけでなく、患者さんが体力でもってそれを乗り越えて下さることが必要なのです。
そこで当時のボスであるデービッド先生に相談しました。患者さんを診察してから検討しようということになり、一緒にICUに行きました。
その途中でAさんの娘さんが廊下に飛び出してきて、デービッド先生、私のお母さんを助けて!と泣きついたのでした。
そのあとしばらくしてデービッド先生は「手術をしよう!」と決意しました。
心臓手術は一緒に開発した心筋梗塞除外術という当時はまだ誰も知らない方法でしたが、見事に決まり、患者さんは笑顔で退院して行きました。娘さんが喜んで下さったのは言うまでもありません。
心臓手術の素晴らしさと醍醐味を心底味わった一例でした。今からもう25年近くも昔のことですが、生涯忘れない、そして生涯私を支えてくれる感動のひと時でした。
心臓手術のお問い合わせはこちらまでどうぞ

患者さんからのお便りのページへ
7. 病院や医師の選び方 (セカンドオピニオンも含めて)にもどる
◆参考ページ
心臓手術とはどういうもの?
そのこれからの方向は
心臓外科の名医とは
心臓手術と言われたら?!
安全に必要な症例数は?
病院の立派さと心臓外科の立派さは別?
私のお勧めは?
術後の社会復帰について
美容について
術前のオリエンテーション:
米田正始が考案した心臓手術は
執筆:米田 正始
福田総合病院心臓センター長
医学博士 心臓血管外科専門医 心臓血管外科指導医
元・京都大学医学部教授
----------------------------------------------------------------------
当サイトはリンクフリーです。ご自由にお張り下さい。



