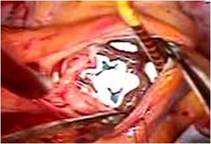
患者さんは 30代前半の女性で、
複雑な僧帽弁閉鎖不全症 MRのため、関西のある大学病院からハートセンターへ紹介されました。
将来の妊娠出産を希望され、そのため僧帽弁形成術を求めての来院でした。
 四次元エコーにて僧帽弁前尖に裂隙(裂け目、クレフトと呼びます)が認められ、
四次元エコーにて僧帽弁前尖に裂隙(裂け目、クレフトと呼びます)が認められ、
そのクレフトが僧帽弁輪(弁の付け根)までおよぶという珍しい形でした。
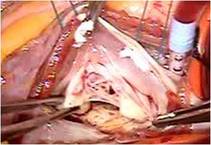
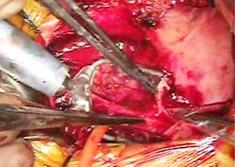
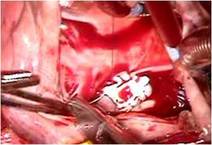
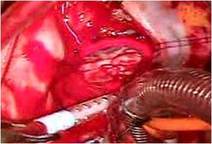
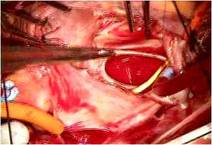
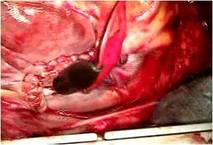
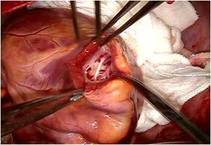
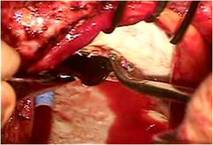
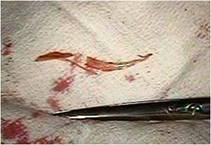
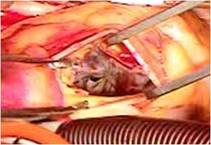
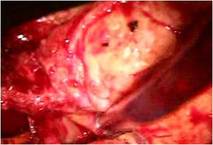
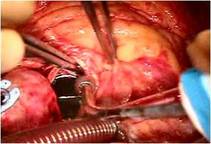
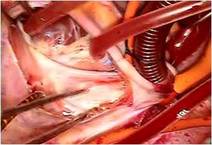
全身麻酔のもと、体外循環・大動脈遮断下に右房を切開しました(写真左) 。
右房内にはとくに問題ありませんでした。
心房中隔を縦切開し、左房に入りました。
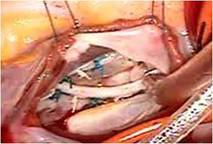
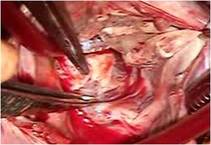
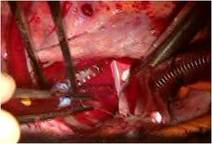
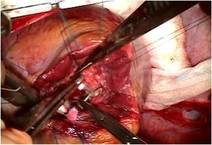
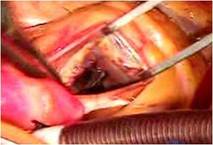
そのクレフトは僧帽弁輪(前方中央部)に達していました(写真左)。
いわゆる心内膜床欠損症に近い形ですが、
心室中隔欠損症 VSDはなく、その部に白色でたるんだ組織が残っており、VSDが自然閉鎖した可能性を示唆しました。
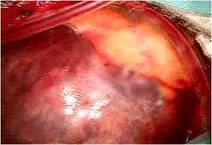
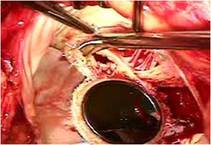
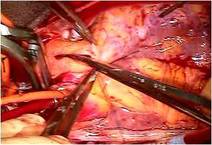
前尖の辺縁部とくにクレフト部には肥厚が見られました。(写真上左)。
乳頭筋は単乳頭筋に近い所見で、
前乳頭筋が発達し前尖の3/4を支え、後乳頭筋は小さく前尖の後交連側1/4を支えていました。
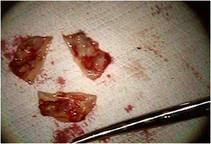
また後尖P3に腱索断裂が見られました。
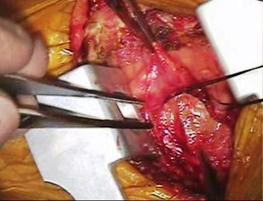
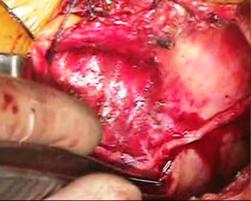
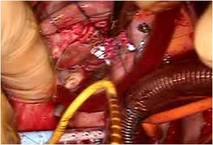
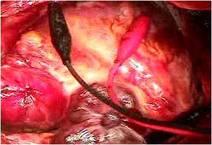
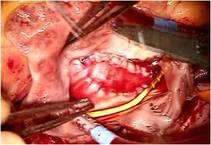
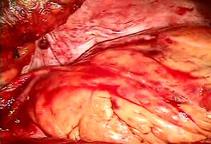
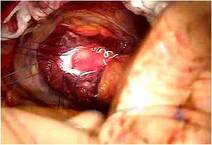
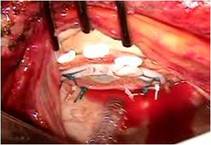
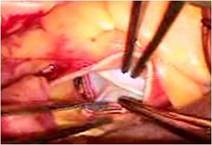
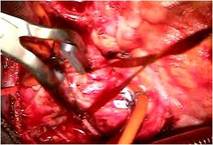
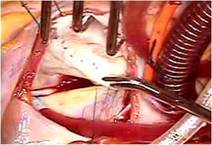 前尖の巨大なクレフトを弁の先端から弁輪まで縫合修復しました。
前尖の巨大なクレフトを弁の先端から弁輪まで縫合修復しました。
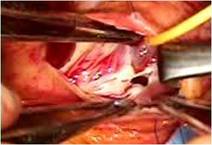
前尖は肥厚があるため、
かみ合わせを少しでも良くする目的で工夫しました
(写真左)。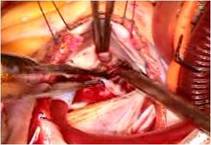
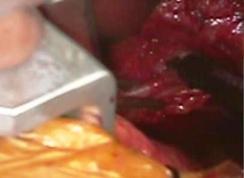
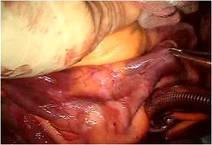
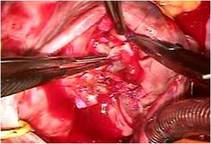
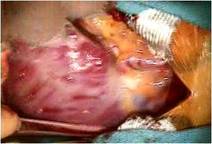
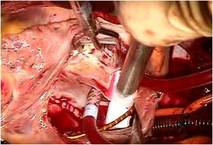
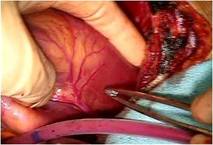
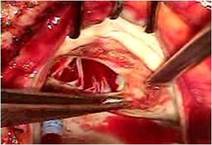
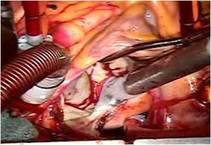
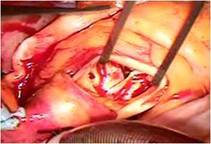
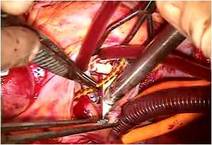
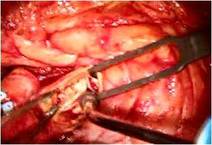
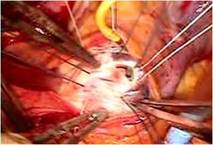
さらにP3の腱索断裂部をP2の近傍の腱索付着部に連結 し、
逸脱しないようにしました
(写真右)。
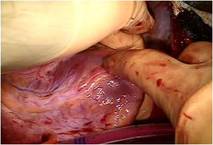
逆流試験にて逆流はほぼ消失していたため、
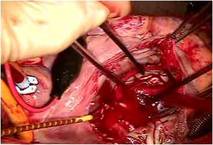
硬性リング30mmで全周性に弁輪形成し、
から心房中隔を閉鎖しました。
77分で大動脈遮断を解除しました。
心拍動下に右房を閉鎖し、体外循環を離脱しました。
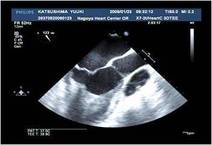
離脱は強心剤なしで、容易でした。経食エコーにて僧帽弁の逆流消失と良好な心機能を確認しました。
無輸血で手術を終えました。
術後経過は良好で、術翌日には一般病棟へもどられました。
遠方のため通常よりゆっくり滞在して頂き、十分な運動がこなせるようになった術後2週間で軽快退院されました。
今後は妊娠や出産も十分可能な状態となり、患者さんやご家族のご希望を叶えることができ大変うれしく思っています。
先天性の僧帽弁閉鎖不全症は通常の後天性のそれより複雑で検討すべき点が多く、そうした経験のあるチームがお役に立つと思います。
先天性の専門家のご協力を得て、多角的視点で最良の手術・治療を目指すようにしています。
弁形成術ができるかどうかで、その患者さんやご家族のその後の人生が変わりますので、ぜひご期待に沿いたいものです。
心臓手術のお問い合わせはこちらへどうぞ

患者さんからのお便りのページへ
僧帽弁形成術について へもどる
2b) 僧帽弁疾患 へもどる
執筆:米田 正始
福田総合病院心臓センター長
医学博士 心臓血管外科専門医 心臓血管外科指導医
元・京都大学医学部教授
----------------------------------------------------------------------
当サイトはリンクフリーです。ご自由にお張り下さい。