最終更新日 2025年1月6日
.
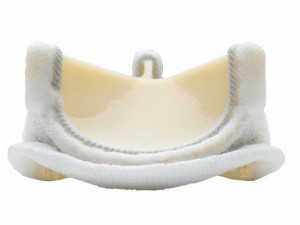
◾️弁形成に使うリングは人工弁とは別物です
.
弁形成のリングと言えば、患者さんたちは「???」と目を丸くされることがあります。弁の形成なのに人工のものを入れるの?人工弁とどうちがうの?ワーファリンはどうするの?と質問は尽きません。
僧帽弁形成術のリングとは弁輪を補正あるいは補強する人工物です。ここで弁輪とは弁のひらひらする弁尖(べんせん)とか弁葉(べんよう)とか呼ばれる部分の根本のところ、硬い輪のようになっている組織です。
リングはこの弁輪を治すだけですので、生体弁のように寿命が来ることもなく機械弁のように血栓ができる懸念もないのです。
.
◾️弁形成のためのリング、少し時間が経つと、、
.
心臓手術から数週間たてばその表面には患者さんご自身の細胞が張ってつるんとした滑らかな形になります。
そのため術後1カ月あまりでワーファリンは不要となります(心房細動などの状況があれば話はべつです。ぎゃくに、だからこそメイズ手術等で心房細動を治すようにしているわけです)。
.
弁輪が良い形と大きさで安定すれば僧帽弁は逆流が減り機能しやすくなります。また僧帽弁形成術で修復した弁の状態を維持しやすくなります。私は動物実験でリングをつけ、その上で弁の腱索を一部切断したことがありますが逆流は起こらずびくともしませんでした。実験チーム皆で「へえ―」と感心したことがあります。そういう効果があるわけです。
.
◾️僧帽弁形成術のためのリング、その変遷
.
僧帽弁形成術の進歩に沿ってリングもまた進歩して来ました。当初は半月型の硬いものしかありませんでした。ただこれが現在なお通用する内容を持っているというのはまさに開発者Carpentierカーパンチエ先生の慧眼だったと感嘆します。
.
ついでDuranデュラン先生が開発された柔らかいタイプが世に出ました。これは状況によっては心臓のパワーアップに役立つもので、私は恩師デービッド先生のもとで実際の患者さんのデータで研究させていただき、この効果を証明することができ、お役に立ててうれしく思ったものです(英語論文11番)。
.
◾️弁形成のリング、さらなる展開
.
その後リングはさまざまな展開を見せ、より簡便な後尖弁輪つまり僧帽弁の後ろ3分の2だけを修復するもの(Cosgroveコスグローブ先生が考案)や、
さらに虚血性僧帽弁閉鎖不全症(Adamsアダムス先生らが開発)や拡張型心筋症にともなう僧帽弁閉鎖不全 症などに役に立つもの(Bollingボーリング先生が開発)などさまざまなものが開発され、適材適所の使い方ができるようにまで発展しました。元祖Carpentier先生のリングも時代とともに研究成果を取り入れて進化して行きました。
.
それらはいずれも一理も二理もある考え方で造られていますが、実際の患者さんにおける利点についてはまだこれから検証して行くべきものも多く、今後の課題です。しかし印象としてはある程度は役立つのではないかと思っています。
僧帽弁形成術用の小さいリングひとつを取っても多くの先人たちの大変な努力の跡が感じられ、心に響くものがあるのです。
.
お問い合わせはこちらへ

患者さんからのお便りのページへ
弁膜症のページにもどる
.
執筆:米田 正始
福田総合病院心臓センター長
医学博士 心臓血管外科専門医 心臓血管外科指導医
元・京都大学医学部教授
----------------------------------------------------------------------
当サイトはリンクフリーです。ご自由にお張り下さい。