更新日:2025年9月29日
執筆:福田総合病院 心臓血管外科専門医 米田正始
.
◆エプシュタイン病とは?
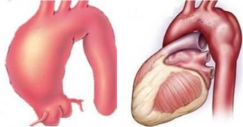
**エプシュタイン病(Ebstein病、エプシュタイン奇形)**は、先天性の心臓病のひとつで、三尖弁が正常よりも右心室の奥にずれてしまう病気です。
-
その結果、右心室の一部が「心房のような構造」に変わり(心房化)、右心室の働きが弱まります。
-
多くの場合、三尖弁がうまく閉じず、**三尖弁閉鎖不全症(逆流)**を合併します。
-
心房中隔欠損症(ASD)や卵円孔開存を伴うことが多く、右左シャントにより**チアノーゼ(唇や顔が紫色になる)**を起こすこともあります。
重症例では、不整脈による突然死や進行性の心不全を伴うこともあり、放置すると危険な心疾患です。
.
 ◆エプシュタイン病の症状
◆エプシュタイン病の症状
.
-
息切れ・疲れやすさ(右心不全の症状)
-
顔や唇が紫色になる(チアノーゼ)
-
動悸や失神(不整脈による)
-
突然死のリスク
症状や重症度には幅があり、軽症から重症までバリエーションが多い病気です。
.
◆治療(手術)の選択肢
.
エプシュタイン病の治療は、症状や心臓の状態に応じてオーダーメイドで行われます。
-
ASD閉鎖術:心房中隔欠損がある場合に閉じる
-
三尖弁形成術/置換術:弁の逆流を修復または人工弁に置換
-
不整脈手術:WPW症候群や心房細動を同時に治療
-
コーン手術(Cone手術):三尖弁を円錐状に再構築する大掛かりな形成術。重症例でも有効性が高い。(手術事例 エプシュタイン病)
軽症であれば通常の弁形成術で済む場合もありますが、重症例ではコーン手術などの高度な再建が必要です。
.
◆傷跡を小さくする工夫(MICS手術)
.
最近では、安全性に影響しない範囲で**小切開(MICS:低侵襲心臓手術)**による手術も可能になっています。
-
ポートアクセス法を用いたアプローチでは、創部が目立ちにくく「夏服が着られる傷跡」に仕上げられます。
-
手術後の社会復帰も早く、患者さんの心理的な負担も軽減できます。
.
◆チーム医療による治療
.
エプシュタイン病は先天性心疾患であり、小児から成人まで幅広く発症します。
そのため、当院では小児心臓外科専門医と連携したハートチームで治療にあたっています。
.
◆まとめ
.
-
エプシュタイン病は三尖弁の位置異常によって起こる先天性心疾患です。
-
症状はチアノーゼ、不整脈、心不全などで、放置すると危険があります。
-
治療は症例ごとに異なり、ASD閉鎖術からコーン手術まで幅広い方法があります。
-
傷跡が目立たないMICS手術も可能で、早期社会復帰が期待できます。
👉 エプシュタイン病と診断された方は、経験豊富な心臓血管外科専門医にご相談ください。
.
心臓手術のお問い合わせはこちらへどうぞ.

患者さんからのお便りのページへ
5) 心室 中隔欠損症(VSD) へ進む
6. 先天性心 疾患 の扉ページへもどる
.
執筆:米田 正始
福田総合病院心臓センター長
医学博士 心臓血管外科専門医 心臓血管外科指導医
元・京都大学医学部教授
----------------------------------------------------------------------
当サイトはリンクフリーです。ご自由にお張り下さい。