最終更新日 2020年2月24日
.
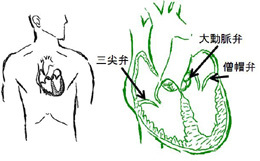
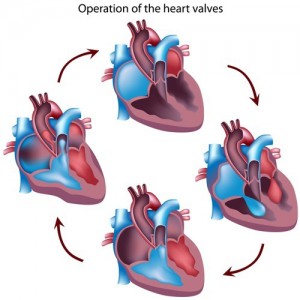
◾️弁膜症の原因は、、、
.
弁膜症は昔は溶連菌の感染によるリウマチ性のものが多かったのですが、最近は動脈硬化性や変性(年齢による)あるいは感染性心内膜炎(何らかのばい菌に弁が破壊される病気)によるものも増えました。
全体として増加傾向にあります。現代の弁膜症には上記のリウマチ性や硬化性などが合併した複合病変も増えました。たとえばお若いころにリウマチ熱にかかり、それはまもなく治っても弁に少し傷が残り、その方がご高齢になってから硬化性の変化が加わるといったケースですね。
動脈硬化性の中には慢性腎不全・血液透析によるものも増えつつあります。
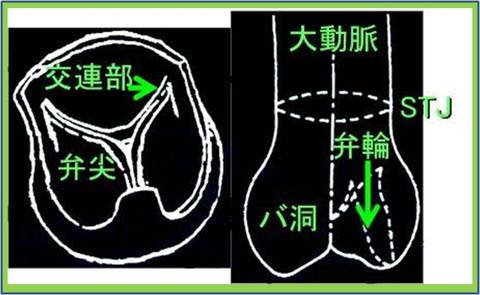
また生まれた時からの弁の病気が大人になって重症化するある種の先天性と呼ばれるタイプもあります。大動脈二尖弁やクレフト(弁に裂け目がある状態)による僧帽弁閉鎖不全症などがその例です。
弁膜症が軽症の間はお薬や塩分制限、養生で良いのです。
しかし、一旦心臓に無理がかかりだ すと、心臓手術をして病気の進行を止める方が安全なケースも多いです。
すと、心臓手術をして病気の進行を止める方が安全なケースも多いです。
中にははっきりした症状がでる頃には心臓がうんと悪くなっているという病気もあり、弁膜症の専門医とよく相談することが大切です。
.
◾️慢性腎不全による弁膜症は
.
慢性腎不全・血液透析による弁膜症 も治すことがほとんどの患者さんで可能です。
透析を術直前や術中に活用し、うまく全身を守るようにします。
心臓手術の後は、しばし持続透析で体を守り、まもなく通常の維持透析にもどります。
そのとき「透析がずいぶん楽になりました」とよく喜ばれます。
.
◾️感染性心内膜炎による弁膜症
.
なお感染性心内膜炎の患者さんはばい菌の塊が外れて脳や全身に飛びそうな場合は早期手術が必要です。
というのはもしその塊が脳へ飛べば脳こうそくとなり重大な事態になるからです。
弁膜症の中では少し風変りな存在です。
.
◾️虚血性の弁膜症
.
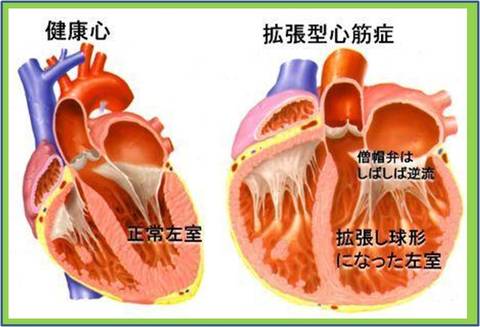
僧帽弁では心筋梗塞のあとで発生する虚血性僧帽弁閉鎖不全症が増加しています。
心カテーテル治療(PCI)を繰り返した後や、大きな心筋梗塞のあともこの病気になることがあります。
これは弁膜症の形をもった左室の病気です。
そのためできるだけ左心室そのものを治すことが大切です。
.
メモ: 著者が医学生のころはリウマチ性弁膜症がまだまだ多く、今後は弁膜症は減るよと教えられました。
しかしその後、増える傾向が続いています。
これは社会の高齢化に伴って硬化性や加齢性の弁膜症が増えたことと、軽いリウマチ性弁膜症が高齢化のために悪化したためです。
弁膜症は古くて新しい病気なのです。
油断できない病気ですが、治せる病気です。
お問い合わせはこちらへどうぞ

患者さんからのお便りのページへ
次のページ へ進む
総論のページへもどる
弁膜症のトップページ へもどる
執筆:米田 正始
福田総合病院心臓センター長
医学博士 心臓血管外科専門医 心臓血管外科指導医
元・京都大学医学部教授
----------------------------------------------------------------------
当サイトはリンクフリーです。ご自由にお張り下さい。