最終更新日 2020年2月27日
.
◾️Sutureless弁とは
.
これは文字どおり縫合せずに、あるいは最小限の縫合で短時間に取り付けられる生体弁です。Perceval弁という名前でヨーロッパで は2007年ごろから臨床試験が行われ、良い成績を上げています。
.
皮膚をほとんど切らずに、カテーテルで挿入する生体弁であるTAVI(タビ)の良さを心臓手術にも導入しようと開発されたこの弁は、短時間で取り付けられるという大きな利点をもっています。
.
◾️Sutureless弁の実際は
.
まず普通の心臓手術と同様に、体外循環・大動脈遮断下に上行大動脈を開けます。壊れた大動脈弁を切除してこのSutureless弁をいれます。その際には3本の取り付け糸のみ縫い付け、そのガイド下に折りたたんだ生体弁を入れ、仮固定ののち弁を内側から膨らませて圧着します。これで操作完了であとは大動脈を閉じて出来上がりです。
.
術中に行うTAVIといった印象ですが、TAVIと比べて脳梗塞が少ないことが可能性として挙げられます。少なくとも大動脈遮断が安全な患者さんでは脳梗塞はほとんど起こりません。また壊れた大動脈弁をきれいに切除してから入れるため、弁サイズも有利になりますし、弁の破片の散乱(脳梗塞の原因に!)を気にする必要もありません。
.
いっぽう、これまでの心臓手術と比べての利点はなんといっても時間の短縮が効くことです。そのため高齢者や重症患者さんでの合併症の減少、成績向上が期待されます。
◾️Sutureless弁、間も無く発進
.
このPerceval弁はまだ日本では使えないのですが、近い将来使えるようになればさらに大きな展開が見込めます。
.
たとえば私たち医誠会病院でのMICSでの大動脈弁置換術にこの弁を使えば、より短時間で、創もあまり気にならないきれいな手術ができるでしょう。
.
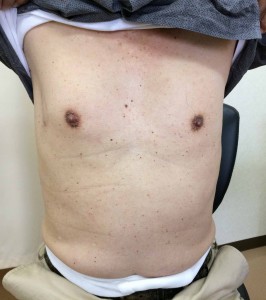
右写真はMICSで通常の生体弁をもちいた大動脈弁置換を行った患者さんですが、同じ手術がより安全に、かつ快適にできるようになるのです。
.
より多くの患者さんたちに、またご高齢の方々や手術時間を短縮したい複雑心臓手術の患者さんたちにも恩恵が届くかもしれません。
.
心臓手術のお問い合わせはこちらへ

患者さんからのお便りのページへ
.
執筆:米田 正始
福田総合病院心臓センター長
医学博士 心臓血管外科専門医 心臓血管外科指導医
元・京都大学医学部教授
----------------------------------------------------------------------
当サイトはリンクフリーです。ご自由にお張り下さい。