患者さんは75歳男性で胸痛を主訴としてハートセンターへ来院されました。
精密検査の結果、冠動脈に複数の瘤ができ、破裂する危険性があるため手術を行うことになりました。
冠動静脈ろうはなく、また川崎病の既往も所見もない、純粋な冠動脈瘤です。
1.冠動脈造影にて3つの瘤がみつかり、そのうち左冠動脈前下降枝と中間枝の瘤が破裂しそうな状態でした。
鈍縁枝の瘤は軽度の拡張と動脈の狭窄が主体でした。
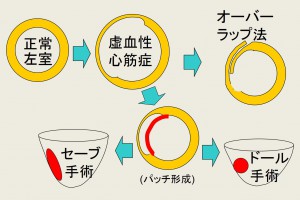
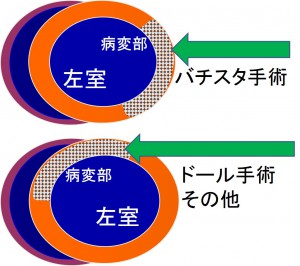
そこで手術治療になりました。通常のバイパス手術より複雑なためもとの病院では手術困難と言われ紹介されて来られました。
普通の動脈瘤とは違い、冠動脈瘤では瘤やその付近から枝が出ている場合、瘤を単につぶしてしまうと心筋梗塞になりますし、血管が細いため大動脈のように人工血管で瘤を置き換えることもできません。
私たちは冠動脈バイパス術と瘤の閉鎖またはカバーを組み合わせて、瘤破裂と虚血・梗塞の両方を予防するようにしています。
これによって短期と長期の安全を確保しやすいと考えています。
瘤は先天性の可能性が高いと思われますが、原因がはっきりしないため、もしもの新規瘤発生の事態も考え、将来再手術になっても安全に手術できるよう、
内胸動脈グラフトは1本とし、静脈グラフトを1本(シーケンシャルというスキップ吻合にて2本相当)というデザインにしました。
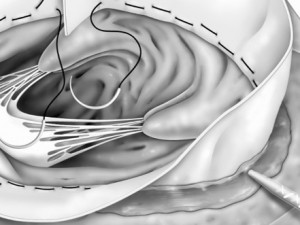
2.冠動脈瘤がある左室基部を観察しましたが、冠静脈と脂肪に覆われて見えません
(写真左のグラフトの向こう側)。
オフポンプで剥離するには出血が多くなる可能性があり、オンポンプの方がむしろ安全で簡単と判断しました。
(写真左)。
4.ついでオンポンプで大伏在静脈を鈍縁枝につけ、これをさらに中間枝に吻合しました。
鈍縁枝は細くかつ心基部にあったためスムースなレイアウトにするため逆U字型のデザインを使いました(写真右)。
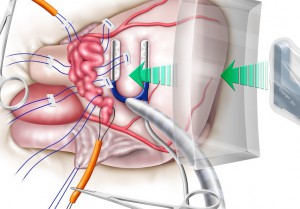
5.ここで主肺動脈をかわしながら、前下降枝と中間枝の瘤を露出しました
(写真左)。
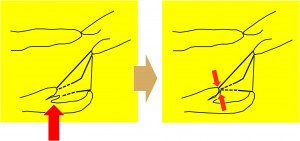
6.前下降枝の近くに重要な冠動脈中隔枝があったため、これを傷つけないよう注意して瘤全体を押さえ込みました
(写真右)
8.2つの瘤はもとどおり、心外膜と脂肪組織で覆い、周囲組織と癒着しづらいようにしました。
9.3本のグラフトのフローはいずれも拡張期型の良好なフローパタンを示しました。
術後経過も良く、術翌日には一般病室へ戻られました。
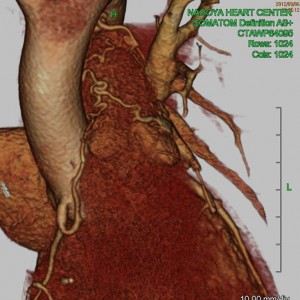
術後のマルチスライスCTにて全部のバイパスグラフトがきれいに流れているのを確認しました。
また将来の万一の事態に備えてもとの冠動脈に PCI ができるよう、もとの冠動脈も細いながらも残すことができました(写真右)。
こうした内科外科の垣根を越えた、様々な治療オプションを確保しておくことが、長期的に患者さんをよりしっかり救うことにつながると信じます。
心臓手術のお問い合わせはこちらへどうぞ

患者さんからのお便りのページへ
狭心症に対する冠動脈バイパス手術のページにもどる
冠動脈ろうと冠動脈瘤のページに戻る
執筆:米田 正始
福田総合病院心臓センター長
医学博士 心臓血管外科専門医 心臓血管外科指導医
元・京都大学医学部教授
----------------------------------------------------------------------
当サイトはリンクフリーです。ご自由にお張り下さい。