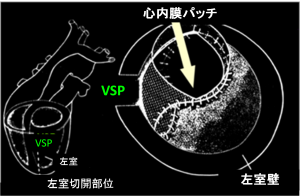
心臓が大きくなっている(心拡張・心拡大や心肥大)とか心臓の筋肉が壊れている、あるいは心不全と言われたら
 2.心筋症・心不全(しんきんしょう・しん ふぜん)の項目をみてください。
2.心筋症・心不全(しんきんしょう・しん ふぜん)の項目をみてください。
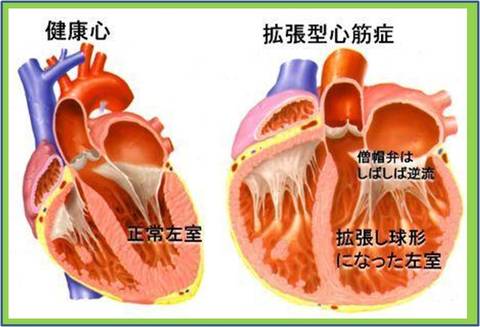
特発性心筋症や 拡張型心筋症などの場合もこちらです。
息切れや疲れやすい、足がむくむなどの症状がしばしばあります。
治らない病気とあきらめている患者さんが意外に多いのですが、心筋症でも治る部分・治る患者さんが多くあります。
たとえば同じ心不全でも調べてみると弁膜症や狭心症などがそのおおもとの原因として見つかることがよくあります。その場合はそのおおもとの病気を治せば心不全も治るか軽くなることが多く、より明快な方針が立つわけです。
純然たる心筋症つまり筋肉じたいが壊れている場合でも、現在はそれを守る良い薬がたくさんあります。βブロッカー、ACE阻害剤またはARB、抗アルドステロン剤などがそうです。状況によっては心臓手術が役立つこともあります。
なので専門家に相談することです。諦めてはなりません。
心臓手術のお問い合わせはこちらへどうぞ

患者さんからのお便りのページへ
はじめての方へ へもどる
執筆:米田 正始
福田総合病院心臓センター長
医学博士 心臓血管外科専門医 心臓血管外科指導医
元・京都大学医学部教授
----------------------------------------------------------------------
当サイトはリンクフリーです。ご自由にお張り下さい。